Was ist die Prostata – und warum wächst sie im Alter?
Die Prostata ist eine etwa kastaniengroße Drüse, die sich unterhalb der Harnblase befindet und die Harnröhre ringförmig umschließt. Sie gehört zum männlichen Fortpflanzungssystem und erfüllt mehrere zentrale Funktionen. Eine ihrer wichtigsten Aufgaben ist die Produktion eines Sekrets, das einen wesentlichen Bestandteil des Ejakulats darstellt. Dieses Prostatasekret enthält unter anderem Enzyme wie das prostataspezifische Antigen (PSA), Zink und Citrate, die die Beweglichkeit und Überlebensfähigkeit der Spermien unterstützen. Gleichzeitig übernimmt die Prostata eine Art Ventilfunktion, indem sie den Fluss von Urin und Ejakulat koordiniert.
Die Aktivität und das Wachstum der Prostata werden maßgeblich durch Hormone gesteuert. Besonders wichtig ist dabei das Zusammenspiel von Testosteron und seinem aktiven Metaboliten Dihydrotestosteron (DHT), das über die 5α-Reduktase gebildet wird. DHT wirkt direkt auf die Androgenrezeptoren der Prostata und ist ein zentraler Treiber für deren Wachstum und Funktion.
Das Prostata-Paradoxon: Weniger Testosteron – mehr Wachstum?
Mit zunehmendem Alter sinkt der Testosteronspiegel beim Mann kontinuierlich ab, was auf den ersten Blick im Widerspruch zur häufig gleichzeitig auftretenden Prostatavergrößerung steht. Tatsächlich lässt sich dieses scheinbare Paradoxon jedoch durch ein differenzierteres Verständnis der hormonellen Regulation erklären. Entscheidend ist, dass die Prostata nicht primär auf den absoluten Serum-Testosteronspiegel reagiert, sondern auf die lokale Verfügbarkeit und Wirkung von Dihydrotestosteron (DHT) sowie auf zusätzliche hormonelle Wachstumsreize.
Trotz sinkender Testosteronspiegel bleibt die intraprostatische DHT-Konzentration weitgehend erhalten. Dies liegt daran, dass die Prostata über eine hohe Aktivität der 5-α-Reduktase verfügt, die Testosteron effizient in DHT umwandelt. Bereits geringe Mengen an Testosteron reichen aus, um lokal ausreichend DHT zu generieren, da das Enzym nicht substratlimitiert arbeitet. DHT besitzt zudem eine deutlich höhere Affinität zum Androgenrezeptor und eine stärkere biologische Wirkung als Testosteron. Dadurch bleibt die androgenvermittelte Stimulation der Prostata auch bei insgesamt sinkendem Testosteronspiegel bestehen.
Parallel dazu kommt es bei niedrigeren Testosteronspiegeln zu einer kompensatorischen Aktivierung der Hypothalamus-Hypophysen-Gonaden-Achse. Der reduzierte negative Feedback-Mechanismus führt zu einem Anstieg der Gonadotropine, insbesondere des follikelstimulierenden Hormons (FSH). Während LH primär die Testosteronproduktion stimuliert, scheint FSH darüber hinaus direkte Effekte auf Prostatazellen zu haben. Experimentelle und klinische Hinweise deuten darauf hin, dass FSH proliferative Signalwege aktivieren, entzündliche Prozesse fördern und die Zellteilungsrate erhöhen kann – teilweise unabhängig von der klassischen Androgenwirkung.
Damit entsteht im Alter eine Konstellation, in der trotz sinkender Testosteronspiegel weiterhin eine ausreichende, lokal wirksame DHT-Stimulation vorhanden ist, während gleichzeitig erhöhte FSH-Spiegel zusätzliche Wachstumsreize setzen. Ergänzt wird dieses Zusammenspiel durch weitere Faktoren wie eine erhöhte Androgenrezeptor-Sensitivität, entzündliche Prozesse und metabolische Veränderungen, die das Wachstum der Prostata zusätzlich begünstigen.
Insgesamt erklärt dieses Modell, warum die Prostata im Alter nicht trotz, sondern teilweise gerade aufgrund sinkender Testosteronspiegel wächst: Die hormonelle Regulation verschiebt sich von einer systemischen Steuerung hin zu einer lokal und multifaktoriell getriebenen Signalverarbeitung, bei der DHT-Wirkung und gonadotrope Stimuli gemeinsam das Wachstum aufrechterhalten oder sogar verstärken.
Benigne Prostatahyperplasie (BPH): Symptome und Mechanismen
Mit zunehmendem Alter kommt es bei vielen Männern zu einer gutartigen Vergrößerung der Prostata, der sogenannten
benignen Prostatahyperplasie (BPH). Diese ist keine bösartige Erkrankung, kann jedoch zu erheblichen Beschwerden führen. Die Symptome entstehen dabei nicht nur durch die reine Größenzunahme der Prostata, sondern durch zwei parallel wirkende Mechanismen. Zum einen führt das vermehrte Gewebe zu einer mechanischen Einengung der Harnröhre. Zum anderen spielt ein erhöhter Tonus der glatten Muskulatur in Prostata und Blasenhals eine wichtige Rolle. Dieser sogenannte
dynamische Faktor wird über das Zusammenspiel von α1-Adrenozeptoren (Sympathikuswirkung), Calcium und intrazellulären Signalwegen wie der Rho-Kinase vermittelt und kann die Harnröhre funktionell zusätzlich verengen.
1
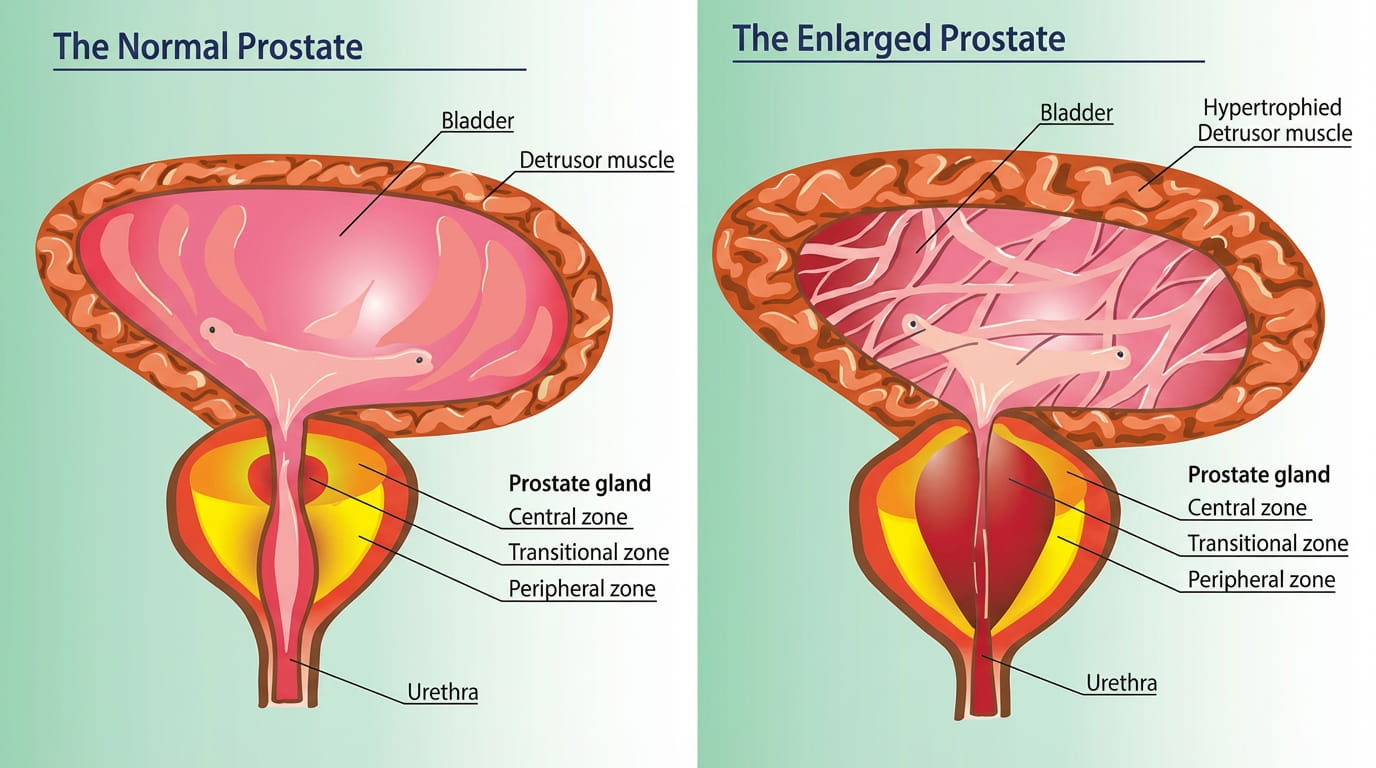
Die daraus resultierenden Beschwerden werden unter dem Begriff „Lower Urinary Tract Symptoms" (LUTS) zusammengefasst. Typisch sind ein abgeschwächter Harnstrahl, ein verzögerter Beginn der Miktion, das Gefühl unvollständiger Blasenentleerung sowie häufiges und nächtliches Wasserlassen. Diese Symptome können die Lebensqualität erheblich beeinträchtigen und entwickeln sich meist schleichend über Jahre.
In fortgeschrittenen Fällen kann es zu einem Harnverhalt kommen. Dabei ist die Blase nicht mehr in der Lage, sich ausreichend zu entleeren oder der Urinfluss kommt vollständig zum Erliegen. Ursache ist in der Regel eine Kombination aus mechanischer Obstruktion und funktioneller Fehlregulation. Die Blase muss gegen einen erhöhten Widerstand arbeiten, was zunächst zu einer Überlastung und später zu einer Erschöpfung der Blasenmuskulatur führen kann. Ein akuter Harnverhalt ist oft schmerzhaft und stellt eine urologische Notfallsituation dar. Chronisch kann er zu Blasenüberdehnung, Infektionen und im schlimmsten Fall zu einer Beeinträchtigung der Nierenfunktion führen.
Eng mit diesen Prozessen verbunden ist auch das Thema Harninkontinenz, also der unwillkürliche Verlust von Urin. Beim Mann tritt sie häufig im Zusammenhang mit Prostataerkrankungen auf. Eine Form ist die Dranginkontinenz, bei der ein plötzlich einsetzender, starker Harndrang nicht mehr kontrolliert werden kann. Sie entsteht oft durch eine Überaktivität der Blasenmuskulatur als Reaktion auf die chronische Obstruktion. Daneben gibt es die Überlaufinkontinenz, bei der die Blase überfüllt ist und Urin unkontrolliert abgeht. Seltener ist die Belastungsinkontinenz, die meist nach operativen Eingriffen an der Prostata auftritt.
BPH-Symptome im Überblick
💧
abgeschwächter Harnstrahl
⏱️
verzögerter Beginn der Miktion
🔄
Gefühl unvollständiger Blasenentleerung
🌙
häufiges & nächtliches Wasserlassen
🦠
vermehrte Harnwegsinfekte
Heute wird die Prostata zunehmend nicht mehr isoliert betrachtet, sondern als Teil eines funktionellen Systems verstanden. Beschwerden entstehen aus dem Zusammenspiel mehrerer Faktoren: hormonelle Einflüsse, entzündliche Prozesse, Veränderungen der glatten Muskulatur sowie der Zustand von Gefäßen und Stoffwechsel. Die reine Vergrößerung der Prostata ist daher nur ein Teil des Problems. Ebenso entscheidend sind die funktionellen Veränderungen, insbesondere der erhöhte Muskeltonus und die Reaktion der Blase auf die chronische Belastung.
Zusammenfassend lässt sich sagen, dass die häufigsten Prostatabeschwerden – die benigne Prostatahyperplasie, Harnverhalt und Inkontinenz – eng miteinander verknüpft sind und auf gemeinsamen pathophysiologischen Mechanismen beruhen. Ein ganzheitliches Verständnis dieser Zusammenhänge ist entscheidend, um Symptome richtig einzuordnen und therapeutische Ansätze sinnvoll zu wählen.
Mehr Muskel, mehr Spannung: Der unterschätzte Muskeltonus
Bei der benignen Prostatahyperplasie kommt es nicht nur zu einer Zunahme des Prostatavolumens, sondern insbesondere zu einer Veränderung des stromalen Anteils mit vermehrter glatter Muskulatur. Gleichzeitig steigt die Dichte an α1-Adrenozeptoren sowie die Aktivität der Rho-Kinase, was zu einer gesteigerten Kontraktilität führt. Das Resultat ist ein überproportional erhöhter Muskeltonus, der funktionell oft stärker zur Symptomatik beiträgt als die reine Größe der Prostata. Damit wird deutlich, dass die BPH nicht nur ein strukturelles, sondern vor allem auch ein funktionelles Problem darstellt – im Sinne von „mehr Muskel und mehr Spannung".
„Das Ergebnis: überproportional erhöhter Muskeltonus."
Calcium und Rho-Kinase: Treiber der Kontraktion
Insbesondere die
Rho-Kinase-Aktivität und das intrazelluläre
Calcium sind für die Kontraktion der glatten Muskulatur verantwortlich.
2
Wie wir oben gesehen haben, ist es gerade bei der Prostata wichtig, die glatte Muskulatur zu entspannen (relaxieren). Dies können wir zum einen durch
Magnesium, den wichtigsten Gegenspieler des intrazellulären Calciums, erreichen. Zum anderen durch eine Hemmung der Rho-Kinase (ROCK). ROCK-Hemmer sind z.B. Resveratrol, EGCG, Omega-3 und NO (Citrullin/Arginin).
Multimodaler Ansatz bei Prostatahypertrophie
Bei der benignen Prostatahyperplasie verfolgt ein sinnvoller therapeutischer Ansatz mehrere Angriffspunkte gleichzeitig, da sowohl hormonelle, strukturelle als auch funktionelle Faktoren eine Rolle spielen. Ein zentraler Mechanismus ist die Androgen-Achse, bei der insbesondere die Umwandlung von Testosteron in Dihydrotestosteron (DHT) eine entscheidende Rolle für das Prostatawachstum spielt. Hier setzen Substanzen wie Sägepalmenextrakt und β-Sitosterol an, indem sie die 5α-Reduktase hemmen und die Androgenwirkung modulieren. Parallel dazu ist es sinnvoll, direkt auf das Gewebewachstum und die stromale Proliferation einzuwirken. Antiproliferative und entzündungshemmende Substanzen wie Lycopin, EGCG (Grüntee-Extrakt) und Curcumin können hier unterstützend wirken, indem sie Zellwachstum bremsen und entzündliche Prozesse reduzieren.
Ein besonders wichtiger, oft unterschätzter Faktor ist der erhöhte Muskeltonus im Prostatastroma und Blasenhals. Dieser dynamische Anteil trägt maßgeblich zur Symptomatik bei. Ziel ist hier die Relaxation der glatten Muskulatur durch Beeinflussung von Calcium, Stickstoffmonoxid (NO) und Rho-Kinase-Signalwegen. Magnesium wirkt als Calciumantagonist, während Arginin oder Citrullin über die NO-Produktion eine Vasodilatation und Muskelrelaxation fördern. Ergänzend können Polyphenole wie Resveratrol und EGCG indirekt die Rho-Kinase-Aktivität reduzieren und so den Tonus weiter senken.
Eng damit verbunden ist die Verbesserung der Durchblutung und endothelialen Funktion, da eine gute Perfusion die Gewebeversorgung und Funktion unterstützt. Auch hier spielen Arginin und Citrullin eine zentrale Rolle als NO-Vorstufen, während Pycnogenol zusätzlich die eNOS-Aktivität steigern und die NO-Wirkung verstärken kann. Gleichzeitig sollte die chronische, niedriggradige Entzündung, die häufig mit der BPH assoziiert ist, adressiert werden. Omega-3-Fettsäuren, Curcumin und verschiedene Polyphenole wirken entzündungshemmend und können so indirekt das Wachstum und die Symptomatik positiv beeinflussen.
Schließlich spielt auch die metabolische Situation eine wichtige Rolle, da Insulinresistenz und erhöhte IGF-1-Spiegel das Prostatawachstum fördern können. Substanzen wie Magnesium und bestimmte Polyphenole tragen zur Verbesserung der Insulinsensitivität bei und wirken damit auf einer weiteren, systemischen Ebene. Insgesamt ergibt sich daraus ein multimodales Konzept, das nicht nur das Prostatawachstum selbst adressiert, sondern auch die funktionelle Komponente der Erkrankung sowie systemische Einflussfaktoren berücksichtigt.
🧬 Androgen-Achse modulieren
Sägepalmenextrakt und β-Sitosterol hemmen die 5α-Reduktase und reduzieren die DHT-Wirkung auf die Prostata.
💊 Entzündung & Wachstum hemmen
Lycopin, EGCG und Curcumin wirken antiproliferativ und entzündungshemmend auf das Prostatagewebe.
🩸 Durchblutung verbessern
Arginin, Citrullin und Pycnogenol fördern die NO-Produktion und verbessern die Perfusion im Prostatagewebe.
Bewegung: Der unterschätzte Schutzfaktor
Ein häufig unterschätzter, aber klinisch relevanter Faktor in der Entstehung und Progression von Prostatabeschwerden ist die Mikrozirkulation. Die Prostata ist auf eine ausreichende lokale Durchblutung angewiesen, um eine stabile Gewebeversorgung und Funktion zu gewährleisten. Im Rahmen der benignen Prostatahyperplasie kommt es jedoch durch den erhöhten Muskeltonus, die stromale Verdichtung und den steigenden intraprostatischen Druck häufig zu einer Einschränkung der Mikrozirkulation. Die daraus resultierende Minderdurchblutung führt zu lokaler Hypoxie, welche wiederum wachstumsfördernde Signalwege aktiviert, entzündliche Prozesse verstärkt und fibrotische Umbauvorgänge begünstigt. Auf diese Weise entsteht ein sich selbst verstärkender Kreislauf aus Durchblutungsstörung, Entzündung und weiterem Gewebewachstum.
Vor diesem Hintergrund kommt der körperlichen Aktivität eine zentrale Bedeutung zu. Regelmäßige Bewegung verbessert nicht nur die allgemeine Gefäßfunktion und steigert die endotheliale Stickstoffmonoxid-Produktion, sondern wirkt sich auch direkt auf die Durchblutung im Beckenbereich aus. Insbesondere der Beckenboden spielt hierbei eine oft unterschätzte Rolle. Langes Sitzen kann zu einer venösen Stauung und verminderten Perfusion im kleinen Becken führen, wodurch sich die lokale Gewebesituation weiter verschlechtert. Um dem entgegenzuwirken, sind neben allgemeiner körperlicher Aktivität gezielte Maßnahmen sinnvoll, die die Durchblutung im Beckenbereich fördern. Dazu zählen insbesondere Beckenmobilisation, Hüftbewegungen und Übungen zur Aktivierung der umliegenden Muskulatur. Durch diese gezielten Reize lässt sich die Mikrozirkulation verbessern, der Muskeltonus positiv beeinflussen und die funktionelle Situation der Prostata nachhaltig unterstützen.
Mehrere prospektive Studien und Metaanalysen zeigen, dass körperliche Aktivität mit einem signifikant reduzierten Risiko für die Entwicklung von LUTS und BPH assoziiert ist. In einer großen Kohortenstudie hatten körperlich aktive Männer ein um etwa
19 % geringeres Risiko für symptomatische LUTS, während ausgeprägtes Sitzverhalten das Risiko signifikant erhöhte.
3
Diese Daten werden durch Metaanalysen gestützt, die einen protektiven Effekt von Bewegung auf die Prostata zeigen. Mechanistisch lassen sich diese Effekte unter anderem durch eine verbesserte Mikrozirkulation, reduzierte Entzündung und günstige metabolische Veränderungen erklären.
Beckenboden und neuromuskuläre Regulation
Die quergestreifte Beckenbodenmuskulatur und der externe Sphinkter spielen eine entscheidende Rolle bei der Modulation von Harnbeschwerden. Sie können initial kompensatorisch wirken, tragen bei chronischer Fehlregulation jedoch häufig zur Verstärkung der Obstruktion und Symptomatik bei. Eine gezielte Therapie muss daher nicht nur die Prostata selbst, sondern auch die neuromuskuläre Koordination im Beckenboden berücksichtigen.
Neben den strukturellen und hormonellen Faktoren spielt auch die neuromuskuläre Regulation der quergestreiften Beckenbodenmuskulatur eine wichtige Rolle bei Prostatabeschwerden. Häufig liegt hier kein Energiemangel, sondern vielmehr ein chronisch erhöhter Muskeltonus infolge vegetativer Dysregulation oder unbewusster Anspannung vor. In diesem Zusammenhang kommt gezielten Entspannungsverfahren eine zentrale Bedeutung zu. Methoden wie autogenes Training, Atemübungen oder andere Formen der Stressreduktion können den Sympathikustonus senken und so zu einer besseren Relaxation der Beckenbodenmuskulatur beitragen. Durch diese verbesserte neuromuskuläre Koordination lässt sich die funktionelle Obstruktion reduzieren und die Miktion erleichtern, sodass Entspannungstechniken eine sinnvolle ergänzende Maßnahme im ganzheitlichen Management von Prostatabeschwerden darstellen.
Jod und die Prostata
Jod spielt auch in der Prostata eine potenzielle Rolle, wenngleich dieser Zusammenhang derzeit noch nicht gesichert ist und die Datenlage insgesamt begrenzt bleibt. Prostatagewebe ist in der Lage, Jod aktiv aufzunehmen, unter anderem über den Natrium-Iodid-Symporter (NIS), was darauf hindeutet, dass Jod auch hier biologische Effekte entfalten kann. Präklinische Untersuchungen legen nahe, dass Jod antiproliferative, antioxidative und differenzierungsfördernde Eigenschaften besitzen könnte, beispielsweise über die Bildung von Iodolipiden sowie die Beeinflussung von Zellwachstums- und Entzündungssignalwegen. Diese Befunde stammen jedoch überwiegend aus experimentellen Modellen und sind bislang klinisch nicht eindeutig bestätigt.
Epidemiologisch zeigt sich, dass die Jodaufnahme in Japan mit etwa 1000–3000 µg/Tag deutlich höher ist als in Europa oder den USA (ca. 150–300 µg/Tag), während gleichzeitig historisch eine geringere Inzidenz von Prostataerkrankungen, insbesondere des Prostatakarzinoms, beobachtet wurde. Für die benigne Prostatahyperplasie besteht jedoch keine klare Datenlage. Wichtig ist dabei, dass dieser Zusammenhang nicht kausal belegt ist, da neben der Jodzufuhr zahlreiche weitere Faktoren eine Rolle spielen, darunter eine insgesamt andere Ernährungsweise mit höherem Anteil an Omega-3-Fettsäuren, Fischkonsum, weniger raffinierte Kohlenhydrate und gesättigte Fettsäuren sowie günstigeren metabolischen Parametern. Insgesamt ist Jod daher aktuell als möglicher modulierender Faktor zu betrachten, dessen Bedeutung für die Prostata zwar plausibel, aber bislang noch nicht abschließend wissenschaftlich geklärt ist.
Zusammenfassung: Ganzheitliches Verstehen der Prostata
🔬 Hormonelle Ebene
Trotz sinkender Testosteronspiegel bleibt DHT in der Prostata erhöht. Sinkender Testosteronspiegel führt zu erhöhter FSH-Ausschüttung – ein zusätzlicher Wachstumsreiz für die Prostata.
💪 Muskuläre Ebene
Erhöhter Tonus der glatten Muskulatur sowie der quergestreiften Muskulatur (Sphincter externus, Beckenboden) verursacht Probleme beim Wasserlassen.
🎯 Multimodales Konzept
DHT senken, Testosteron erhalten (damit FSH senken), glatte Muskulatur entspannen (Magnesium, Rho-Kinase-Hemmung) und Mikrozirkulation verbessern (NO, Bewegung, Beckenbodentraining).
🧘 Regulationsebene
Willkürliche und unwillkürliche Schließmuskulatur regulieren durch gezielte Entspannungsverfahren wie autogenes Training und Atemübungen.
1: Lawrentschuk N, Ptasznik G, Ong S.
Benign Prostate Disorders. [Updated 2021 Oct 7]. In: Feingold KR, Adler RA, Ahmed SF, et al., editors. Endotext [Internet]. South Dartmouth (MA): MDText.com, Inc.; 2000-. Available from:
https://www.ncbi.nlm.nih.gov/sites/books/NBK279008/
2: Fukata Y, Kaibuchi K, Amano M, Kaibuchi K.
Rho–Rho-kinase pathway in smooth muscle contraction and cytoskeletal reorganization of non-muscle cells. Trends in Pharmacological Sciences. 2001;22(1):32-39.
https://doi.org/10.1016/S0165-6147(00)01596-0
3: Mondul AM, Giovannucci E, Platz EA.
A Prospective Study of Physical Activity, Sedentary Behavior, and Incidence and Progression of Lower Urinary Tract Symptoms. J GEN INTERN MED. 2020;35:2281–2288.
https://doi.org/10.1007/s11606-020-05814-1



